NST(Nutrition Support Team:栄養サポートチーム)について

NST委員会で、2025年度 第3期 NST研修生の方々と一緒に記念撮影を行いました!
- 2022年度 第1期NST研修生記念写真
- 2022年度 第2期NST研修生記念写真その①
- 2022年度 第2期NST研修生記念写真その②
- 2023年度 第1期NST研修生記念写真
- 2023年度 第2期NST研修生記念写真
- 2023年度 第3期NST研修生記念写真
- 2024年度 第1期NST研修生記念写真
- 2024年度 第2期NST研修生記念写真
- 2024年度 第3期NST研修生記念写真
- 2025年度 第1期NST研修生記念写真
- 2025年度 第2期NST研修生記念写真
- 2025年度 第3期NST研修生記念写真
メンバー構成(2025年6月現在)
- 医師2名(NST指導医終身認定・NST認定医終身認定 1名)
- 管理栄養士 2名(NST専門療法士 1名)
- 看護師 10名(NST専門療法士 1名)
- 薬剤師 1名(NST専門療法士 1名)
- 検査技師 1名
- 理学療法士 3名
- 医療ソーシャルワーカー1名
- 歯科衛生士 1名
計 21名
NST(Nutrition Support Team: 栄養サポートチーム)について
NSTは、医師、管理栄養士、看護師、薬剤師、検査技師、理学療法士、医療ソーシャルワーカー(補佐として事務職員)、歯科医師、等の多職種からなり、各専門の職種が英知を結集して、入院患者の栄養管理を行うチーム医療です。
このNSTは1970年に米国のシカゴで発案され、1973年にボストンシティー病院で初めて設立されたと言われています。
わが国では、1998年にPPM(Potluck Party Method)として全科型のNSTが最初にスタートしました。2001年2月に日本静脈経腸栄養学会(現:日本臨床栄養代謝学会)が、全科型NSTの有用性を啓発し、NSTプロジェクトを立ち上げ、全国で活動を開始しました。
その後、2006年4月に「栄養管理実施加算」が診療報酬として新設され、さらに「栄養サポートチーム加算」も加わり、これら加算取得のためのNST活動の質の担保が要求されるようになってきました。
一般に、入院患者の約40%は何らかの栄養障害に陥っていると言われています。この栄養障害が、外科系であれば術後の合併症を招き、そのことが長期の入院を余儀なくさせています。そもそも栄養は、医療の根幹をなすもので、栄養を良くすることで、早期に回復し、社会復帰が可能となります。
現在、医療費が切迫し、本来十分な医療を提供すべき患者に対して十分な治療が行えなくなりつつあります。合併症発生率を低下させ、それに伴う入院期間を短縮させることで、より良い医療環境を作ることが可能となり、その手助けにNSTは非常に有用なチーム医療です。
従来の栄養管理は、個々の医師の技量にたよった部分が多く、その技量は、その医師の経験に基づいた部分が多いのが現状でした。すなわち、主治医により栄養管理の質にかなりのバラツキがあり、そのバラツキが個々の患者それぞれに直接反映され、患者によっては、全く質の異なる栄養管理がなされていることも、しばしばありました。NSTの役割の1つとして、このバラツキを少なくし、しかも高いレベルで維持できるようにすることが要求されます。
当院では、独自に開発したNSTソフト(THE NST version 4.0)を利用して、NSTによる栄養管理を行っています。
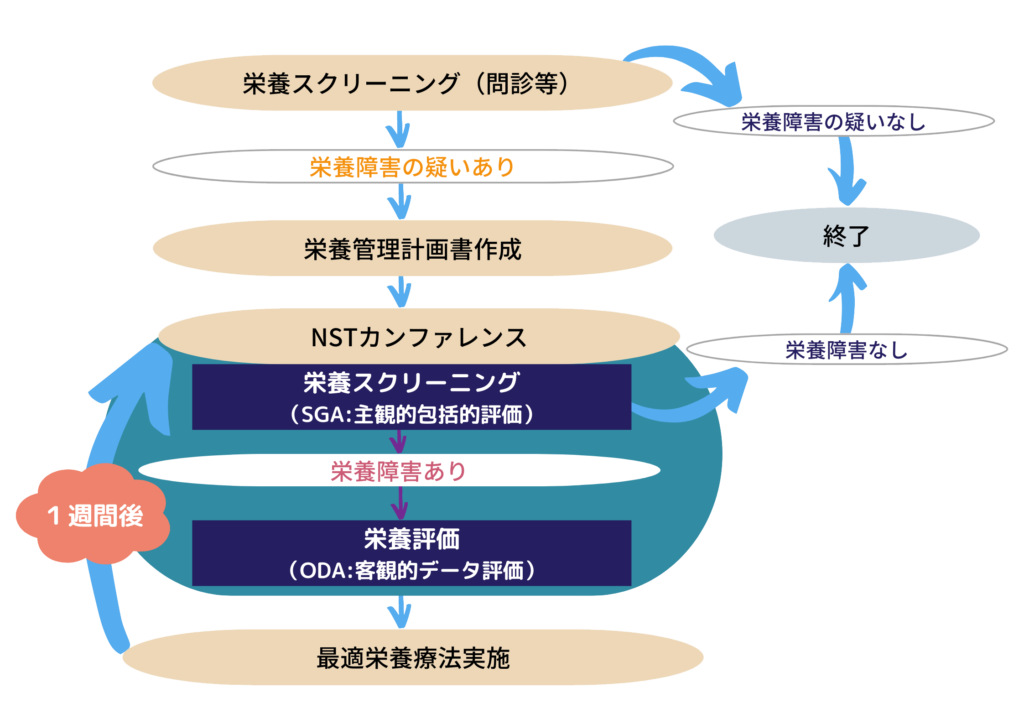
当院でのNST栄養管理の流れ
- 入院時に問診等で簡単な栄養スクリーニングを行います
- 栄養障害が疑われる場合、回診により、患者の状態を直接把握します(以下はNSTカンファレンスで行います)
- SGA(主観的包括的栄養評価)で栄養スクリーニングを行い、栄養障害ありと判断された場合に、次の段階(ODA)へ進みます
- ODA(客観的栄養評価)でさらに詳しく栄養評価を行います
- 必要栄養量の計算をし、実際に患者が摂取している栄養量と比較します
- 欠乏する栄養量を把握し、最適な栄養療法を提示します
- 以後、1週間毎に上記内容を栄養評価が正常になるまで繰り返し行います
- 正常になった時点でNSTは終了となります
NST臨床実地修練生募集について
2026年度の実習は以下の期間を予定しております。
- 第1期:2026年5月中旬~
- 第2期:2026年9月中旬~
- 第3期:2027年1月中旬~
第1期生募集内容
- 実習期間:2026/5/15~7/17
- 日時:毎週金曜日13時~17時
募集人数:6名(研修可否は後日連絡します)応募数が上限に達しましたので、申込受付を終了させていただきました。(3/27 13:05)- 研修費用:30,000円
- 応募方法:応募フォームから申込み
※応募フォーム掲載予定日:3月27日(金)13:00~ - 問い合わせ窓口:栄養科 NST研修生担当
- NST臨床実地修練研修受入規定(PDFファイル)
